Apoio psicológico no manejo do diabetes e sua importância

Por que saúde emocional importa no controle do diabetes
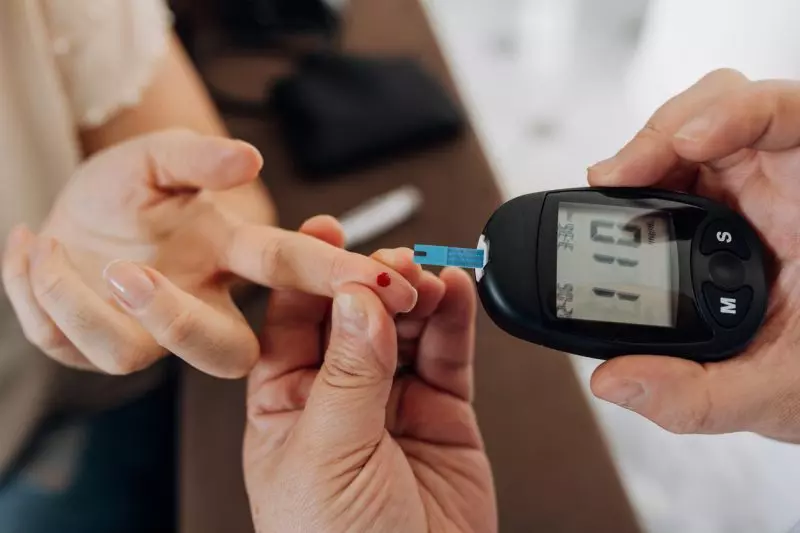
Receber o diagnóstico de diabetes é algo que pode abalar emocionalmente qualquer pessoa. De uma hora para outra, o paciente se vê diante de uma nova rotina: medições diárias de glicemia, ajustes alimentares, uso contínuo de medicamentos e, em alguns casos, aplicação de insulina.
Nesse contexto, o apoio psicológico não é apenas um complemento, mas parte fundamental do cuidado. Estudos mostram que o suporte emocional adequado melhora significativamente a adesão ao tratamento, a qualidade de vida e até mesmo os níveis glicêmicos ao longo do tempo.
O que é a “fadiga do diabetes”
Viver com uma doença crônica pode gerar um estado conhecido como fadiga do diabetes — um esgotamento físico e mental provocado pelas demandas contínuas do tratamento. A pessoa se sente sobrecarregada, desmotivada e, muitas vezes, culpada por não conseguir manter tudo sob controle.
Esse desgaste pode levar a comportamentos como:
Esquecer ou evitar medições de glicemia
Pular doses de medicamentos
Comer de forma desregrada
Evitar consultas ou exames
Nesses casos, o risco de complicações aumenta, não por falta de informação, mas por exaustão emocional.
O papel do psicólogo no tratamento
O trabalho do psicólogo ajuda o paciente com diabetes a lidar com emoções como medo, ansiedade, culpa ou frustração que são sentimentos comuns e compreensíveis após o diagnóstico e durante o tratamento.
Além disso, a psicoterapia pode:
Ajudar na aceitação do diagnóstico, principalmente em adolescentes e adultos jovens
Trabalhar estratégias para lidar com o estigma da doença ou mudanças no corpo
Apoiar o paciente a construir uma relação mais equilibrada com a alimentação e o autocuidado
Reduzir sintomas de depressão e ansiedade, comuns em pessoas com doenças crônicas
O atendimento pode ser individual, familiar ou em grupo, e deve fazer parte de um plano de cuidado multidisciplinar, especialmente nos casos de diabetes tipo 1.
O impacto da saúde mental na glicemia
Segundo um levantamento publicado na revista Diabetes Care (American Diabetes Association, 2021), intervenções psicológicas bem conduzidas podem reduzir em até 0,5% a hemoglobina glicada (HbA1c), um marcador importante do controle glicêmico a longo prazo.
Isso significa que, além de melhorar o bem-estar emocional, o cuidado com a saúde mental tem reflexos objetivos no tratamento.
Quando buscar ajuda profissional
Alguns sinais de alerta indicam que o suporte psicológico pode ser necessário:
Tristeza persistente ou irritabilidade
Dificuldade em seguir a rotina de cuidados
Medo constante de hipoglicemias
Baixa autoestima ou sentimento de culpa
Isolamento social ou recusa em falar sobre a doença
Nesses casos, procurar um psicólogo com experiência em saúde ou doenças crônicas pode ser decisivo para retomar o equilíbrio emocional e o sucesso do tratamento.
Como a Dose Certa pode ajudar
Organizar os medicamentos corretamente é uma etapa essencial e, em momentos de esgotamento emocional, essa tarefa pode se tornar mais difícil. A Dose Certa oferece um serviço que torna esse processo mais leve: organizamos os medicamentos em uma box com seus medicamentos organizados por dia e horário, facilitando a rotina e reduzindo a chance de esquecimentos ou confusões.
Com mais praticidade, o paciente ganha tempo e tranquilidade para focar também na sua saúde emocional.
Conclusão
O cuidado com o diabetes vai muito além da glicemia. Envolve também acolher emoções, compreender os desafios da rotina e buscar apoio quando necessário. O suporte psicológico não é luxo nem último recurso: é uma parte essencial de um tratamento completo, humano e sustentável.
Leia mais:
https://www.raiadosecerta.com.br/blog
Fontes:
American Diabetes Association – Diabetes Care, 2021
Ministério da Saúde – Diretrizes de atenção ao diabetes
Sociedade Brasileira de Diabetes (SBD) – Manual Oficial 2022
Organização Mundial da Saúde (OMS) – Saúde Mental e Doenças Crônicas, 2023

Artigos relacionados:
Cansaço constante pode ter relação com seus medicamentos?

Sentir cansaço ao longo do dia pode ser facilmente associado à rotina corrida, noites mal dormidas ou estresse. Mas, em alguns casos, a causa pode estar relacionada ao uso de medicamentos.
Nem sempre essa conexão é imediata. Por isso, vale observar quando o cansaço se torna frequente e persistente.
Quando o cansaço deixa de ser pontual?
É natural sentir fadiga em dias mais exigentes. No entanto, quando o cansaço aparece mesmo após descanso ou se mantém por vários dias, é importante investigar possíveis causas.
Entre elas, estão condições de saúde, hábitos de vida e também efeitos relacionados ao tratamento medicamentoso.
Como os medicamentos podem causar cansaço?
Alguns medicamentos podem provocar sonolência, redução de energia ou sensação de lentidão. Isso pode acontecer por diferentes mecanismos, como:
ação no sistema nervoso central
alteração da pressão arterial
impacto no metabolismo
efeito relaxante ou sedativo
Esses efeitos podem variar de pessoa para pessoa e também dependem da dose e do horário de uso.
Quais medicamentos podem estar relacionados?
Diversos tipos de medicamentos podem ter esse efeito como possível reação, incluindo:
alguns anti-hipertensivos
medicamentos para ansiedade
antidepressivos
antialérgicos
analgésicos mais fortes
Isso não significa que devam ser interrompidos, mas sim que o acompanhamento é importante.
O papel da rotina no impacto dos efeitos
Horários irregulares, esquecimentos ou uso inconsistente podem intensificar a sensação de cansaço.
Além disso, a combinação de múltiplos medicamentos pode potencializar efeitos como sonolência e fadiga.
Manter uma rotina organizada ajuda a reduzir variações no organismo e facilita a identificação de possíveis causas.
Quando procurar orientação?
Se o cansaço surgir após o início de um medicamento ou piorar ao longo do tratamento, é importante conversar com um profissional de saúde.
Ajustes de dose, troca de horário ou até mudança de medicação podem ser avaliados de forma segura.
Evitar a automedicação ou interrupção por conta própria é essencial.
Conclusão
Nem todo cansaço está relacionado apenas ao estilo de vida. Em alguns casos, ele pode ser um sinal de como o organismo está respondendo ao tratamento.
Observar padrões, manter regularidade no uso dos medicamentos e buscar orientação quando necessário são atitudes que contribuem para um cuidado mais seguro e eficaz.

Artigos relacionados:
Automatizar a rotina de medicamentos é luxo ou necessidade?

Alarmes no celular, organizadores semanais, aplicativos de lembrete, listas visíveis na geladeira. Para algumas pessoas, isso pode parecer excesso de zelo.
Mas, quando o assunto é uso contínuo de medicamentos, automatizar a rotina pode deixar de ser luxo e se tornar uma estratégia essencial de segurança.
Especialmente em tratamentos prolongados, confiar apenas na memória nem sempre é suficiente.
Por que esquecemos a medicação?
A falha não costuma ser falta de responsabilidade. Na maioria das vezes, está ligada à sobrecarga da rotina.
Entre trabalho, compromissos familiares e tarefas domésticas, é fácil perder o horário ou ficar em dúvida se a dose já foi tomada.
Esse tipo de incerteza pode levar a dois riscos:
Pular uma dose importante
Repetir a medicação sem necessidade
Ambos comprometem a eficácia e a segurança do tratamento.
O impacto da irregularidade no tratamento
Medicamentos para condições como hipertensão, diabetes, transtornos de humor ou doenças cardiovasculares dependem de constância.
Atrasos frequentes, esquecimentos ou interrupções por conta própria podem:
Reduzir o efeito terapêutico
Descompensar a doença
Aumentar risco de complicações
Gerar necessidade de ajustes na dose
Manter regularidade é parte ativa do cuidado.
Automatizar é criar previsibilidade
Automatizar não significa robotizar a vida. Significa reduzir a margem de erro.
Algumas estratégias incluem:
Associar o medicamento a um hábito fixo, como escovar os dentes
Usar organizadores semanais
Programar alarmes recorrentes
Manter lista atualizada dos medicamentos em uso
Estabelecer um local específico para armazená-los
Quando a rotina é previsível, o tratamento se torna mais seguro.
Autonomia também é estratégia
Muitas pessoas associam lembretes a dependência. Na prática, ocorre o contrário.
Ferramentas de organização fortalecem a autonomia, pois reduzem a necessidade de terceiros lembrarem ou conferirem.
Além disso, facilitam o acompanhamento em consultas, já que a adesão tende a ser mais consistente.
Quando a automatização se torna indispensável?
Ela é especialmente importante quando há:
Uso de múltiplos medicamentos
Horários diferentes ao longo do dia
Histórico de esquecimentos
Cuidado compartilhado entre familiares ou cuidadores
Nesses casos, organização deixa de ser opcional e passa a ser medida de segurança.
Conclusão
Automatizar a rotina de medicamentos não é exagero. É uma forma prática de proteger a própria saúde.
Pequenas ferramentas reduzem erros, aumentam a constância e fortalecem a adesão ao tratamento.
Cuidar bem da saúde também envolve criar sistemas que sustentem o cuidado no longo prazo.

Artigos relacionados:
Intestino “preguiçoso” ou rotina desregulada?

Sensação de inchaço, dificuldade para evacuar e intervalos longos entre as idas ao banheiro costumam ser atribuídos ao chamado “intestino preguiçoso”.
Mas, em muitos casos, o que está por trás do desconforto é uma rotina desorganizada, com impacto direto no funcionamento do sistema digestivo.
Antes de rotular o intestino, vale observar os hábitos do dia a dia.
O que é considerado constipação?
A constipação intestinal ocorre quando há evacuações menos frequentes que o habitual, fezes ressecadas ou esforço excessivo para evacuar.
Não existe um número único considerado normal. Algumas pessoas evacuam diariamente, outras em dias alternados. O mais importante é o padrão individual e o conforto ao evacuar.
Mudanças persistentes merecem atenção.
Como a rotina influencia o intestino?
O intestino responde a estímulos regulares. Horários imprevisíveis, alimentação desorganizada e pouca ingestão de líquidos interferem diretamente no trânsito intestinal.
Alguns fatores comuns incluem:
Baixo consumo de fibras
Pouca ingestão de água
Sedentarismo
Ignorar a vontade de evacuar
Alterações frequentes nos horários das refeições
O organismo funciona melhor quando há constância.
O papel do estresse e da pressa
A pressa diária pode levar a pessoa a adiar o momento de ir ao banheiro. Com o tempo, isso reduz o reflexo natural de evacuação.
O estresse também altera a comunicação entre cérebro e intestino, podendo tanto acelerar quanto desacelerar o trânsito intestinal.
Criar pequenos rituais, como reservar alguns minutos após o café da manhã, pode ajudar a reeducar o hábito.
Laxantes são sempre a solução?
O uso frequente de laxantes sem orientação pode mascarar o problema e, em alguns casos, piorar a dependência intestinal.
Antes de recorrer a medicamentos, é importante ajustar hábitos. Quando há necessidade de tratamento, a escolha deve ser orientada por um profissional de saúde, garantindo segurança e adequação ao perfil da pessoa.
Estratégias para regular o funcionamento intestinal
Algumas medidas simples podem fazer diferença:
Aumentar gradualmente o consumo de fibras
Manter hidratação adequada ao longo do dia
Praticar atividade física regularmente
Estabelecer horários para refeições
Respeitar o sinal do corpo
Organização da rotina não é apenas questão de produtividade. É também cuidado digestivo.
Quando procurar avaliação médica?
Constipação persistente, presença de sangue nas fezes, dor abdominal intensa ou perda de peso involuntária devem ser avaliadas por um profissional.
O intestino costuma refletir o estilo de vida. Ajustes consistentes e acompanhamento adequado ajudam a recuperar o equilíbrio.

Artigos relacionados:
Envelhecer exige mais remédios ou mais organização?

É comum associar o envelhecimento ao aumento no número de medicamentos. Com o passar dos anos, surgem diagnósticos como hipertensão, diabetes, alterações no colesterol ou problemas articulares. A chamada polifarmácia, quando a pessoa utiliza vários medicamentos ao mesmo tempo, torna-se mais frequente.
Mas a pergunta que merece reflexão é outra: o desafio está na quantidade de remédios ou na forma como eles são organizados?
O envelhecimento e a multiplicação das prescrições
Com o avanço da idade, o acompanhamento médico tende a se tornar mais regular. Especialistas diferentes podem indicar tratamentos distintos, cada um com horários, doses e orientações específicas.
O resultado pode ser uma rotina complexa, que envolve comprimidos pela manhã, à tarde e à noite, além de medicamentos de uso eventual.
Esse cenário aumenta o risco de:
Esquecimentos
Trocas de horários
Duplicidade de doses
Interações medicamentosas
Interrupção do tratamento
Nem sempre o problema é o número de remédios, mas a dificuldade de manter constância.
Organização é parte do tratamento
Tomar o medicamento certo, na dose correta e no horário adequado faz parte da eficácia do tratamento. Pequenas falhas repetidas ao longo do tempo podem comprometer o controle de doenças crônicas.
Quando não há uma estrutura clara de organização, o cuidado pode se tornar fonte de estresse tanto para o idoso quanto para familiares e cuidadores.
Ter uma rotina previsível reduz inseguranças e melhora a adesão.
O risco invisível da desorganização
A falta de organização pode gerar consequências silenciosas. Uma pressão arterial descontrolada ou uma glicemia instável nem sempre são percebidas imediatamente, mas podem estar relacionadas a falhas na regularidade do uso.
Além disso, ajustes feitos por conta própria, como pular uma dose ou antecipar outra, costumam ocorrer quando a rotina não está clara.
Envelhecer não significa perder autonomia, mas exige estratégias que tornem o cuidado mais simples e seguro.
Simplificar para preservar autonomia
Quanto mais organizada é a rotina de medicamentos, maior a chance de manter independência e qualidade de vida.
Estruturar horários fixos, manter os medicamentos identificados corretamente e contar com sistemas que organizem por dia e horário são medidas que reduzem erros e aumentam a segurança.
A organização transforma um tratamento complexo em um cuidado possível.
Conclusão
Envelhecer pode, sim, envolver mais prescrições. Mas o que realmente faz diferença é a organização.
Mais do que acumular medicamentos, o desafio está em garantir que cada um seja utilizado de forma correta e constante. Quando há clareza e estrutura, o cuidado deixa de ser um peso e passa a ser parte natural da rotina.